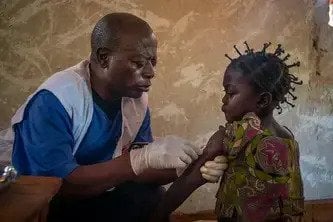
A cólera é uma infecção gastrointestinal aguda transmitida pela água, causada pela bactéria Vibrio cholerae. É transmitida por água ou alimentos contaminados, ou contato direto com superfícies contaminadas. Em áreas não endêmicas, podem ocorrer grandes surtos repentinamente e a infecção pode propagar-se rapidamente. A maioria das pessoas não ficará doente ou sofrerá apenas uma infecção leve, mas a doença pode ser muito grave, causando diarreia aquosa abundante e vômitos que podem causar de desidratação grave à morte dentro de poucas horas após o início dos sintomas. O tratamento consiste em uma solução de reidratação - administrada por via oral ou intravenosa - que substitui os líquidos e sais perdidos. A cólera é mais comum em ambientes densamente povoados, onde o saneamento é precário e o abastecimento de água não é seguro.
Assim que há suspeita de um surto, os pacientes são tratados em centros onde são tomadas precauções de controle de infecção para evitar a transmissão da doença. Devem ser implementadas práticas rígidas de higiene e grandes quantidades de água potável devem estar disponíveis. Uma vacina oral está disponível tanto como uma medida preventiva quanto como ferramenta de resposta a surtos.
MSF tratou 47 mil pessoas com cólera em 2019.
O Ebola é um vírus transmitido pelo contato com os fluidos corporais de uma pessoa infectada, incluindo alguém falecido, ou através de superfícies contaminadas com estes fluidos. O Ebola apareceu pela primeira vez em 1976 e, embora suas origens sejam desconhecidas, os morcegos são considerados o provável hospedeiro. MSF atuou em quase todos os surtos de Ebola notificados nos últimos anos, mas até 2014 eles tinham sido contidos geograficamente e envolveram locais mais remotos. O Ebola tem uma taxa de mortalidade entre 25 e 90 por cento e começa com sintomas semelhantes aos da gripe, seguidos por vômitos e diarreia, sintomas que são comuns a muitas doenças. À medida que a doença progride, as pessoas em alguns casos apresentam hemorragia e morte. Apesar de ser tão mortal, é um vírus frágil que pode ser facilmente morto com sol, calor, água sanitária, cloro e até mesmo água e sabão. Estão disponíveis as duas vacinas experimentais para ajudar a proteger os profissionais de saúde e aqueles que estiveram em contato com pessoas infectadas. Os medicamentos antivirais também têm sido utilizados em surtos para tratar pessoas em uso compassivo e em base de pesquisas. Caso contrário, o tratamento do paciente é centrado na reidratação e na administração de sintomas, tais como febre e náuseas.
A prevenção da transmissão é essencial: os pacientes são tratados em centros de tratamento de Ebola, onde são reforçados procedimentos rígidos de controle de infecção. Identificar as pessoas com quem o paciente esteve em contato quando estava doente torna-se uma prioridade para proteger e prevenir as transmissões, tal como enterros seguros. A promoção de saúde na comunidade também é importante para informar as pessoas sobre o risco de exposição e como tentar se manterem seguras e o que fazer se desenvolverem sintomas da doença.
MSF tratou 910 pessoas com febre hemorrágica, incluindo Ebola, em 2019.
As atividades de promoção de saúde visam melhorar a saúde e encorajar a utilização eficaz dos serviços de saúde. A promoção de saúde é um processo de mão dupla: compreender a cultura e as práticas de uma comunidade é tão importante quanto fornecer informações.
Durante os surtos, MSF informa a população sobre como a doença é transmitida e como preveni-la, que sinais procurar e o que fazer se alguém ficar doente. Se MSF está respondendo a um surto de cólera, por exemplo, as equipes trabalham para explicar a importância de boas práticas de higiene porque a doença é transmitida através de água ou alimentos contaminados, ou pelo contato direto com superfícies contaminadas.
A hepatite C é uma doença hepática causada pelo vírus da hepatite C transmitido pelo sangue (HCV). É geralmente transmitida através de práticas de injeção inseguras, reutilização ou esterilização inadequada de equipamentos médicos e transfusão de sangue e produtos sanguíneos não rastreados.
O vírus pode causar tanto infecções agudas como crônicas, variando em gravidade desde uma doença leve que dura algumas semanas a uma doença grave para toda a vida. Pessoas infectadas frequentemente não apresentam sintomas durante muitos anos, embora as pessoas com infecção aguda possam apresentar febre, fadiga, diminuição do apetite, náuseas, vômitos, dor abdominal, urina escura, dor nas articulações e icterícia.
Estima-se que 71 milhões de pessoas estejam cronicamente infectadas com hepatite C. A doença mata anualmente cerca de 400 mil pessoas, a grande maioria das quais vive em países de baixa e média renda onde há pouco ou nenhum acesso a diagnóstico e tratamento. Embora a hepatite C seja encontrada em todo o mundo, Ásia Central e Oriental, Egito, China e Paquistão são as regiões e os países mais afetados.
Nos últimos anos, foram desenvolvidos novos medicamentos denominados antivirais de ação direta, que permitem que o tratamento seja administrado oralmente, com poucos efeitos colaterais, durante um período de três meses. Esses novos medicamentos são muito eficazes - com diferentes combinações que curam bem mais de 95% dos pacientes - mas podem ser muito caros em países de renda alta e média. Os preços de um tratamento de três meses em países ricos começaram bem acima de US$100.000, e o tratamento continua financeiramente inviável para muitos, particularmente nos países de renda média. Através da utilização dos antivirais de ação direta genéricos, MSF conseguiu assegurar um preço de apenas US$75 por tratamento na maioria de seus projetos.
MSF iniciou 10 mil pessoas no tratamento para a hepatite C em 11 países em 2019.
O vírus da imunodeficiência humana (HIV) é transmitido através do sangue e fluidos corporais e decompõe gradualmente o sistema imunológico - geralmente em um período de 3 a 15 anos, mais comumente 10 anos - levando à síndrome da imunodeficiência adquirida, ou Aids. À medida que a imunodeficiência progride, as pessoas começam a sofrer de infecções oportunistas. A infecção oportunista mais comum que frequentemente leva à morte é a tuberculose.
Testes de sangue simples podem confirmar o status do HIV, mas muitas pessoas vivem anos sem sintomas e podem não saber que foram infectadas. As combinações de medicamentos conhecidos como antirretrovirais (ARVs) ajudam a combater o vírus e permitem às pessoas viver mais tempo e de forma mais saudável sem que seu sistema imunológico se deteriore rapidamente. Os ARVs também reduzem significativamente a probabilidade de transmissão do vírus.
Além do tratamento, os programas abrangentes de MSF para HIV/Aids incluem geralmente atividades de promoção de saúde e conscientização, distribuição de preservativos, teste de HIV, aconselhamento e serviços de prevenção da transmissão de mãe para filho, ou transmissão vertical (PTV). A PTV envolve a administração de tratamento ARV à mãe durante e após a gravidez, parto e amamentação, e ao bebê logo após o nascimento.
Em 2019, 144.800 pessoas estavam em tratamento ARV de primeira ou segunda linha sob cuidados diretos de MSF ou em programas apoiados por MSF.
Desconhecido em países de alta renda, o calazar - Hindi ou "febre negra" - é uma doença tropical parasitária transmitida através de picadas de certos tipos de flebotomíneos, moscas arenosas. Dos cerca de 50 mil a 90 mil casos anuais, 90 por cento ocorrem no Brasil, Etiópia, Índia, Quênia, Somália, Sudão do Sul e Sudão, onde a doença é endêmica. O calazar é caracterizado por febre, perda de peso, aumento do fígado e baço, anemia e deficiências do sistema imunológico. Sem tratamento, o calazar é quase sempre fatal.
Atualmente, a anfotericina B lipossomal está se tornando o principal medicamento de tratamento na Ásia, seja isoladamente ou como parte de uma terapia combinada. Embora mais segura e mais curta do que a medicação anteriormente utilizada, requer administração intravenosa, o que continua sendo um obstáculo para seu uso nas clínicas locais. Um medicamento oral, a miltefosina, é frequentemente adicionado para otimizar os regimes de tratamento em alguns pacientes. Na África, o melhor tratamento disponível ainda é uma combinação de antimoniais pentavalentes e paromomicina, que é tóxica e requer uma série de injeções dolorosas. A pesquisa em outras combinações de tratamento está em andamento.
A coinfecção de calazar e HIV é um grande desafio, uma vez que as doenças se influenciam mutuamente em uma espiral viciosa à medida que atacam e enfraquecem o sistema imunológico.
MSF tratou 1.970 pessoas com calazar em 2019.
A malária é transmitida por mosquitos infectados. Os sintomas incluem febre, dor nas articulações, calafrios, dor de cabeça, vômitos repetidos, convulsões e coma. A malária grave, causada quase sempre pelo parasita Plasmodium falciparum, causa danos nos órgãos e leva à morte se não tratada. A pesquisa de campo de MSF ajudou a provar que a terapia combinada à base de artemisinina (ACT) é atualmente o tratamento mais eficaz para a malária causada pelo Plasmodium falciparum. MSF também testou a utilização de artesunato injetável para o tratamento de malária grave em muitos países.
Os mosquiteiros tratados com inseticida de longa duração são um meio importante para controlar a malária. Em zonas endêmicas, MSF prioriza a distribuição de mosquiteiros para gestantes e crianças com menos de cinco anos, que são as mais vulneráveis e têm a maior frequência de malária grave. A equipe aconselha as pessoas sobre como usar as redes mosqueteiras.
Desde 2012, MSF está também fortemente envolvida em estratégias de prevenção, como a “quimioprevenção sazonal da malária” (SMC), baseada na utilização de medicamentos antimaláricos, implementados no Sahel, em que crianças com menos de cinco anos fazem tratamento antimalárico oral mensalmente durante um período de três a quatro meses durante o pico da temporada de malária.
MSF tratou 2.638.200 casos de malária em 2019.
Duas das causas mais imediatas da desnutrição são a ingestão reduzida de alimentos e/ou nutrientes essenciais e repetidos episódios de doenças que não são tratados. Crianças com menos de cinco anos, adolescentes, gestantes ou lactantes, idosos e doentes crônicos (por exemplo, com HIV, TB, diabetes) são os mais vulneráveis à desnutrição.
A desnutrição aguda em crianças é geralmente categorizada de duas formas: pode ser calculada a partir de uma relação usando peso e altura ou peso e idade; ou medindo a circunferência do meio do braço (MUAC). São utilizadas diferentes medições para diferentes faixas etárias. De acordo com essas medições, crianças desnutridas são diagnosticadas com desnutrição moderada ou aguda grave. Seu estado clínico e apetite são, então, avaliados para determinar se devem ser tratadas em um hospital ou receber cuidados ambulatoriais.
Em clínicas ambulatoriais, MSF utiliza alimentos terapêuticos prontos para uso (RUTF) juntamente com tratamento médico de suporte. Idealmente, os alimentos locais devem ser utilizados para tratar a desnutrição, mas com o longo prazo de validade da RUTF que não requer preparação, esses produtos nutricionais podem ser utilizados em todos os tipos de ambientes e permitem que pacientes desnutridos sejam tratados em casa, a menos que estejam sofrendo de complicações médicas graves. As crianças desnutridas com complicações médicas são tratadas em hospitais com leite terapêutico concebido para estabilizar seu metabolismo e medicamentos para tratar suas outras doenças. Em situações em que a desnutrição tende a se agravar, MSF adota uma abordagem preventiva com nossas atividades nutricionais para incluir indivíduos em risco e evitar que sua condição se deteriore ainda mais.
MSF admitiu 76.400 crianças desnutridas em programas de nutrição terapêutica intensiva e registrou 109.300 admissões em programas de nutrição ambulatorial em 2019.
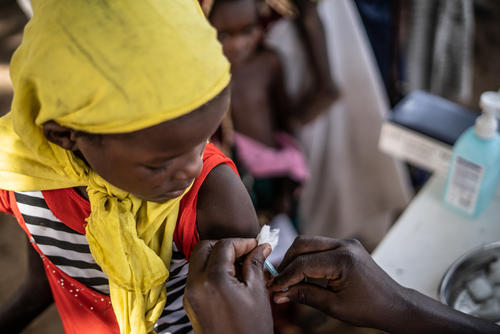
O sarampo é uma doença viral altamente contagiosa. Os sintomas aparecem em média 10 dias após a exposição ao vírus e incluem febre alta, erupção cutânea, coriza, tosse e conjuntivite. Não existe tratamento específico contra o sarampo; todos os pacientes recebem vitamina A para prevenir complicações oculares, antibióticos para prevenir infecções do trato respiratório e suporte nutricional. Outros tratamentos dependendo do caso podem incluir o tratamento de sintomas de estomatite (uma infecção por fungos na boca) e desidratação.
Nos países de alta renda, a maioria das pessoas infectadas com sarampo se recupera no prazo de duas a três semanas e as taxas de mortalidade são baixas. Nos países de renda baixa e média, entretanto, a taxa de mortalidade pode atingir até 10%, aumentando para 20% nos surtos com acesso limitado aos cuidados. A morte se deve principalmente a infecções respiratórias graves, tais como pneumonia; diarreia e estomatite que podem levar à desnutrição; e, mais raramente, complicações neurológicas, tais como encefalite (inflamação do cérebro).
Existe uma vacina segura e de baixo custo contra o sarampo, e as campanhas de vacinação em larga escala diminuíram significativamente o número de casos e mortes. No entanto, um grande número de crianças está suscetível à doença, especialmente em países com sistemas de saúde frágeis, onde os surtos são frequentes e onde o acesso a serviços de saúde é limitado.
MSF realizou 1.320.100 vacinações contra o sarampo em resposta a surtos em 2019.
A meningite meningocócica é uma infecção bacteriana das membranas finas que envolvem o cérebro e a medula espinhal. Os sintomas podem ocorrer entre um a quatro dias após a infecção. Pode causar dores de cabeça repentinas e intensas, febre, náuseas, vômitos, sensibilidade à luz e rigidez do pescoço. A infecção pode progredir rapidamente e a morte pode ocorrer poucas horas após o início dos sintomas. No entanto, mesmo com tratamento, até 10% das pessoas infectadas podem morrer; na ausência de tratamento, esta percentagem pode aumentar para 50%. Entre os sobreviventes, 10 a 20% ficam com sequelas permanentes, como surdez, deficiência intelectual e epilepsia.
Seis cepas da bactéria Neisseria meningitidis (A, B, C, W135, X e Y) são conhecidas por causar meningite. As pessoas podem ser portadoras sem apresentar sintomas e transmitir a bactéria quando tossem ou espirram. Os casos são diagnosticados através do exame de uma amostra de fluido espinhal e tratados com antibióticos específicos.
A meningite ocorre em todo o mundo, mas a maioria das infecções e mortes ocorrem na África, particularmente ao longo do “cinturão da meningite”, uma faixa geográfica Leste-Oeste da Etiópia ao Senegal. Antes da introdução de uma vacina conjugada contra meningite A em 2010, as epidemias eram majoritariamente causadas pelo meningococo A. A primeira epidemia de meningocócica C em larga escala foi registrada no Níger e na Nigéria em 2015. As vacinas conjugadas contra múltiplas cepas de meningococo (ACWY) estão em extrema escassez, são muito caras e, consequentemente, impossíveis de se utilizar em campanhas preventivas em larga escala. No entanto, uma nova vacina conjugada de meningococo contra
as cepas ACWYX está sendo desenvolvida e espera-se que esteja disponível a um preço acessível em 2021 ou 2022.
MSF vacinou 197.700 pessoas contra meningite em resposta a surtos em 2019.
Os cuidados de saúde mental referem-se a qualquer tipo de atividade que objetive proteger ou promover o bem-estar mental das comunidades; prevenir o desenvolvimento de problemas de saúde mental; e tratar ou aliviar o sofrimento psicológico de pessoas com problemas e distúrbios de saúde mental, simultaneamente melhorando sua capacidade de continuar realizando as atividades diárias da vida.
Esses objetivos são alcançados através do apoio às pessoas na utilização dos seus pontos fortes, desenvolvendo suas estratégias de adaptação individual e coletiva, reconectando-se às suas redes de apoio e gerenciando suas emoções, por meio de intervenções individuais, em grupo, familiares e comunitárias. Essas intervenções são aconselhamento, apoio psicológico, medicação e outras atividades psicossociais.
As pessoas afetadas por desastres naturais e provocados pelo homem, epidemias, guerras e conflitos têm um risco maior de sofrer de angústia e transtornos mentais. Por esta razão, os cuidados de saúde mental são uma parte essencial das atividades de MSF.
MSF realizou 400.200 consultas individuais de saúde mental e 104.200 consultas em grupo em 2019.
O foco principal de MSF é a prestação de assistência médica, mas, em uma emergência, as equipes organizam frequentemente a distribuição de itens de primeira necessidade, que são essenciais para a sobrevivência. Esses itens incluem vestuário, cobertores, roupas de cama, abrigo, materiais de limpeza, utensílios de cozinha e combustível. Em muitas emergências, os itens são distribuídos como kits. Os kits de cozinha contêm um fogareiro, panelas, pratos, copos, talheres e um galão para que as pessoas possam preparar as refeições, enquanto um kit de higiene inclui sabão, xampu, escovas de dente, creme dental e sabão em pó para lavar a roupa.
Em locais onde as pessoas estão sem abrigo e os materiais não estão disponíveis localmente, MSF distribui suprimentos de emergência - cordas e lonas plásticas ou tendas - com o objetivo de garantir um abrigo. Em climas frios, são fornecidas tendas mais substanciais ou as equipes tentam encontrar estruturas mais permanentes.
MSF distribuiu kits de primeira necessidade para 346.900 famílias em 2019.
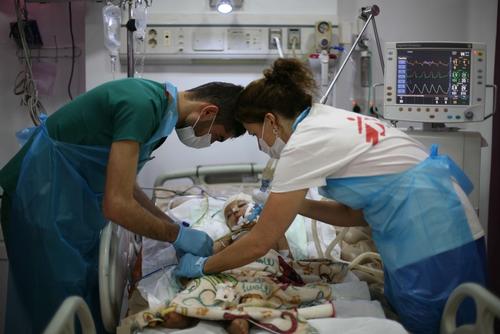
Obstetrícia de emergência e cuidados ao recém-nascido são uma parte importante do trabalho de MSF. A equipe médica assiste os partos, realizando cesarianas quando necessário e viável, e as mães e os recém-nascidos recebem os cuidados apropriados durante e após o parto.
Muitos dos programas de MSF oferecem assistência médica materna mais abrangente. Várias visitas pré e pós-natal são recomendadas e incluem, quando necessário, a prevenção da transmissão do HIV de mãe para filho. São oferecidos serviços de contracepção e estão disponíveis cuidados para aborto seguro. A necessidade de atendimento médico para interrupção da gravidez é clara: em 2019, MSF tratou 25.800 mulheres e meninas com problemas e complicações relacionadas ao aborto, muitas das quais resultaram de tentativas
inseguras de interromper a gravidez; também fornecemos cuidados ao abortamento seguro para mais de 21.500 mulheres e meninas que o solicitaram.
Assistência especializada ao parto e cuidado pós-natal imediato podem prevenir fístulas obstétricas, uma condição médica estigmatizante que resulta em incontinência crônica e até exclusão social. MSF fornece atendimento cirúrgico para reparo de fístula em algumas das áreas mais remotas onde atua.
Desde 2012, MSF conduz testes de diagnóstico e tratamento do câncer de colo de útero. A infecção pelo papilomavírus humano é a principal causa do câncer e afeta principalmente mulheres HIV-positivo.
MSF assistiu 302.600 partos, incluindo 27.300 cesarianas, em 2019.
A violência sexual ocorre em todas as sociedades e em todos os contextos, a qualquer momento. A desestabilização resulta frequentemente num aumento dos níveis de violência, incluindo violência sexual. A violência sexual é particularmente complexa e estigmatizante, tem consequências duradouras e pode resultar em riscos físicos e psicológicos graves para a saúde.
Os cuidados médicos de MSF para sobreviventes de violência sexual abrangem tratamento preventivo contra infecções sexualmente transmissíveis, incluindo HIV, sífilis e gonorreia, e vacinas contra tétano e hepatite B. Tratamento de lesões físicas, apoio psicológico e prevenção e controle de gravidez indesejada também fazem parte da oferta de cuidados sistemáticos. MSF fornece atestado médico para todos os sobreviventes de violência.
A assistência médica é fundamental na resposta de MSF à violência sexual, mas o estigma e o medo podem impedir que muitas vítimas se apresentem. É necessária uma abordagem proativa para ampliar a conscientização sobre as consequências médicas da violência sexual e a disponibilidade de cuidados. Quando MSF vê um grande número de vítimas – especialmente em áreas de conflito – nossa estratégia visa aumentar a conscientização das autoridades locais, bem como as forças armadas quando estão envolvidas nas agressões.
MSF prestou atendimento médico a 28.800 sobreviventes de violência sexual em 2019.
Geralmente conhecida como doença do sono, a tripanossomíase humana africana é uma infecção parasitária transmitida pela mosca tsé-tsé, que ocorre na África subsaariana. Em seu estágio posterior, a doença ataca o sistema nervoso central, causando graves distúrbios neurológicos e morte se não for tratada. Mais de 98 por cento dos casos notificados são causados pelo parasita Trypanosoma brucei gambiense, que é encontrado na África Ocidental e Central. O número reportado de novos casos caiu 96% entre 1999 e 2018 (de cerca de 28 mil para 977).
Durante o primeiro estágio, a doença é relativamente fácil de tratar, mas difícil de diagnosticar, uma vez que os sintomas como febre e fraqueza não são específicos. O segundo estágio começa quando o parasita invade o sistema nervoso central e a pessoa infectada começa a apresentar sintomas neurológicos ou psiquiátricos, tais como má coordenação, confusão, convulsões e distúrbios do sono. O diagnóstico preciso da doença requer três exames laboratoriais diferentes, incluindo uma amostra de fluido espinhal.
Um novo medicamento, o fexinidazol - o primeiro tratamento totalmente oral que funciona para ambos os estágios da doença - foi desenvolvido pela iniciativa Medicamentos para Doenças Negligenciadas (DNDi) e recebeu aprovação no final de 2018. Enquanto está sendo gradualmente disponibilizado, a terapia combinada nifurtimox-eflornitina, ou NECT, é um tratamento seguro e altamente eficaz, mas complicado, desenvolvido por MSF, DNDi e Epicenter em 2009.
MSF tratou 48 pessoas com a doença do sono em 2019.
Um terço da população mundial está atualmente infectada com o bacilo da tuberculose (TB), mas eles têm uma forma latente da doença e, portanto, não têm sintomas e não podem transmiti-la. Em algumas pessoas, a infecção por tuberculose latente progride para tuberculose aguda, geralmente devido a um sistema imunológico fraco. Todos os anos, mais de 10 milhões de pessoas desenvolvem tuberculose ativa e 1,6 milhões morrem por causa disso.
A tuberculose é transmitida pelo ar quando as pessoas infectadas tossem ou espirram. Nem todas as pessoas infectadas com tuberculose ficam doentes, mas 10 por cento desenvolverão tuberculose ativa em algum momento de suas vidas. A doença afeta com mais frequência os pulmões. Os sintomas incluem tosse persistente, febre, perda de peso, dor no peito e falta de ar no período que antecede a morte. Entre as pessoas que vivem com HIV, a incidência de tuberculose é muito mais elevada e é a principal causa de morte.
O diagnóstico de tuberculose pulmonar depende de uma amostra de expectoração, que pode ser difícil de obter em crianças. Um teste molecular que pode dar resultados em duas horas e pode detectar um certo nível de resistência aos medicamentos está sendo utilizado agora, mas é caro e ainda requer uma amostra de expectoração, bem como um abastecimento energético confiável.
A duração do tratamento para a TB sem complicações é de no mínimo seis meses. Quando os pacientes são resistentes aos dois antibióticos de primeira linha mais potentes (isoniazida e rifampicina), eles são considerados portadores de tuberculose multirresistente a medicamentos (TB-MDR). A TB-MDR não é impossível de tratar, mas o regime de medicamentos é árduo, pode levar até dois anos e causar efeitos colaterais graves. A tuberculose ultrarresistente a medicamentos (TB-XDR) é identificada quando os pacientes apresentam resistência aos medicamentos de segunda linha administrados para TB-MDR. As opções de tratamento para TB-XDR são muito limitadas. Três dos medicamentos mais recentes - bedaquilina, delamanida e pretomanida - podem melhorar os resultados do tratamento para pacientes com versões resistentes a medicamentos da doença, mas sua disp
MSF iniciou 18.800 pacientes em tratamento para TB em 2019, incluindo 2 mil para TB-MDR.
A imunização é uma das intervenções médicas mais econômicas em saúde pública; de acordo com a Organização Mundial da Saúde, a vacinação com uma série de vacinas recomendadas pela OMS e MSF previne de 2 a 3 milhões de mortes a cada ano. Atualmente, essas vacinas são BCG (contra tuberculose), poliomielite, DTP (difteria, tétano, coqueluche), hepatite B, Haemophilius influenzae tipo b (Hib), pneumococo conjugado, rotavírus, sarampo-rubéola, febre amarela e papilomavírus humano - embora nem todas as vacinas sejam recomendadas em todos os lugares.
Em países onde a cobertura vacinal é geralmente baixa, MSF se esforça para oferecer vacinas de rotina para crianças com menos de cinco anos como parte de nosso programa básico de cuidados de saúde. A vacinação também constitui uma parte importante da resposta de MSF a surtos de doenças evitáveis por vacina, tais como sarampo, cólera, febre amarela e meningite. Em emergências humanitárias, envolvendo frequentemente deslocamentos populacionais ou a rápida deterioração das condições de vida e saúde, MSF realiza campanhas preventivas em larga escala para reduzir o fardo de doenças evitáveis por vacinas, bem como para reduzir o risco de surtos, como sarampo ou cólera.
MSF realizou 2.271.900 vacinações de rotina em 2019.
Água potável e saneamento adequado são essenciais para as atividades médicas. As equipes de MSF garantem que haja um abastecimento de água potável e um sistema de gestão de resíduos em todas as unidades de saúde onde trabalhamos.
Em situações de emergências, MSF presta assistência no fornecimento de água potável e saneamento adequado. Água potável e eliminação de resíduos estão entre as prioridades. Quando não é possível encontrar uma fonte de água segura nas proximidades, a água é transportada em contêineres por caminhões. A equipe conduz campanhas de promoção de saúde para promover a utilização de instalações sanitárias e assegurar boas práticas de higiene.